Биоинженер Омид Вейсех из Университета Райса и его коллеги обнаружили, что липиды, откладывающиеся на поверхности имплантатов, могут играть роль посредника между организмом и имплантатами, причем одни липиды выступают в роли миротворцев, а другие разжигают конфликт. "Мы узнали, что когда иммунные клетки переползают на имплантированный биоматериал, они оставляют липидные везикулы, которые сигнализируют иммунной системе хозяина о том, следует ли игнорировать биоматериал или отгородиться от организма", - говорит Вейсех, доцент биоинженерии в Райсе и стипендиат Техасского института профилактики и исследования рака. Эти знания могут помочь ученым разработать биоматериалы или покрытия для имплантатов, которые отражают агрессию иммунной системы хозяина, снижая частоту сбоев в работе биомедицинских устройств, таких как кардиостимуляторы, шунты для спинномозговой жидкости, коронарные стенты, хирургические сетки, насосы для доставки лекарств, биосенсоры и другие. Исследование опубликовано в журнале Advanced Materials.
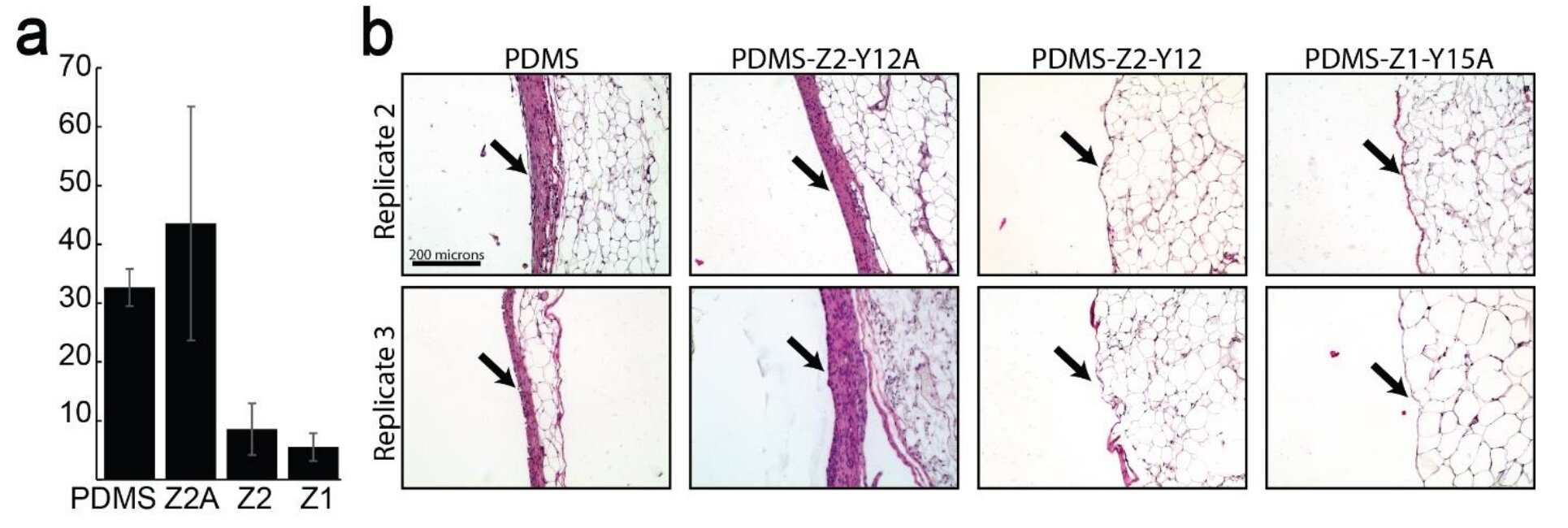
"Основная проблема всех биомедицинских имплантатов заключается в том, что иммунная система атакует их", - сказал Кристиан Шрайб, аспирант Райса и ведущий автор исследования. "По сути, она заключает их в фиброзную капсулу, которая разрушает их функциональность и делает их больше неработоспособными". Наша команда смогла разработать химическую модификацию поверхности, которая преимущественно привлекает макрофаги, оставляющие после себя "не атакующий" след липидной везикулы, что позволяет имплантатам существовать в организме, не будучи распознанными как чужеродные", - сказал Вейсех. Фиброз, или рубцевание, - это накопление избыточной ткани в месте повреждения. Фиброзная реакция на имплантаты традиционно связывается с отложением белков на поверхности имплантата. "В ходе нашего исследования мы поняли, что, несмотря на важность белков, жировые молекулы также играют значительную роль в фиброзном процессе", - сказал Шрайб. "Мы выделили два липидных профиля - жирные кислоты и фосфолипиды. Жирные кислоты чаще провоцируют иммунный ответ, а фосфолипиды чаще остаются незамеченными и не раздражают иммунную систему". "Теперь, когда мы это понимаем, мы можем использовать эти знания для разработки материалов для использования в имплантатах, которые с меньшей вероятностью вызовут иммунный ответ. Мы можем, например, разработать материал, который притягивает к себе фосфолипиды, так что при имплантации материала фосфолипиды естественным образом оседают на нем и помогают ему обойти иммунную систему. Мы могли бы также рассмотреть возможность использования таких жировых молекул, как фосфолипиды, и химически функционализировать их на поверхности устройства перед имплантацией". Когда в организме запускается иммунный ответ, иммунные клетки мобилизуются в месте повреждения или вторжения. Повышенное движение иммунных клеток вблизи имплантата приводит к большему накоплению фиброзной ткани. "Толстый слой клеток, осевших на имплантате, скорее всего, не даст ему работать", - говорит Шрайб. "Но если у вас есть слой липидов на атомном уровне, это не повлияет на его функциональность в той же степени". Оптимизация работы имплантатов наиболее важна для групп пациентов, которые полагаются на них при лечении хронических и потенциально опасных для жизни состояний, таких как гидроцефалия - заболевание, при котором в мозге происходит избыточное скопление спинномозговой жидкости (СЖ). Для многих пациентов единственной эффективной стратегией лечения является установка шунта CSF, отводящего избыток жидкости в другую полость тела. У пациентов с гидроцефалией в детском возрасте особенно высок процент отказов имплантатов, что может привести к головным болям, рвоте, потере зрения, черепно-мозговой травме и смерти, если не принять срочных мер. "Как детский нейрохирург, могу сказать, что неисправности шунтов - это бич моего существования", - сказал доктор Брайан Ханак, доцент кафедры нейрохирургии в детской больнице университета Лома Линда в Калифорнии, который является соавтором исследования. Хотя неисправность шунта CSF может произойти в любой возрастной группе, частота неисправностей гораздо выше у маленьких детей. "Большинство из нас, работающих в этой области, считают, что это, скорее всего, связано с тем, что врожденная иммунная система мозга особенно активизируется у маленьких детей", - сказал он. "У маленьких детей и младенцев частота неисправностей шунтов составляет 40-50% в течение двух лет после имплантации. Честно говоря, мне стыдно регулярно имплантировать самое подверженное сбоям устройство для поддержания жизни в современной медицине. Если бы вы разработали кардиостимулятор с 40-50-процентным процентом отказов в течение двух лет, он никогда не получил бы одобрения Управления по контролю за продуктами и лекарствами США, потому что это ужасно. Но, к сожалению, это промышленный стандарт для шунтов CSF". Ханак говорит, что многие мозговые имплантаты могут выиграть от снижения врожденного иммунного ответа. "В частности, мне всегда приходит на ум технология интерфейса мозг-компьютер", - сказал он. Уже около 20 лет мы имеем доказательства того, что можно имплантировать микроэлектродную матрицу в мозг человека и использовать ее для управления роботизированной рукой". "Вы можете спросить, если это так, то почему эта технология не является тем, что каждый парализованный человек может использовать для улучшения своей независимости и качества жизни? Причина в том, что иммунная реакция на вживленные электродные массивы делает их неспособными регистрировать нейронную активность в течение двух-трех лет in vivo. На данный момент, при нынешнем состоянии технологий, это не является жизнеспособным решением, и уж точно не долгосрочным решением для парализованных пациентов". | |
| Просмотров: 305 | |