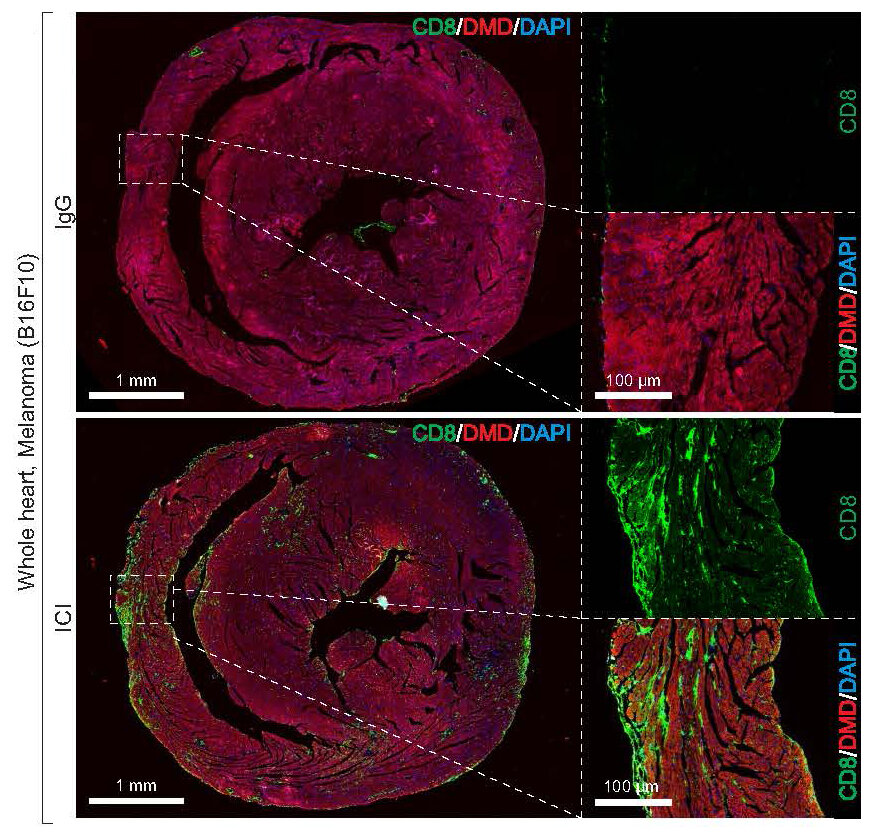
Новое доклиническое исследование, проведенное исследователями из Онкологического центра доктора медицинских наук Андерсона при Техасском университете и Калифорнийского университета в Сан-Франциско (UCSF), выявило основную причину гендерных различий при миокардите, ассоциированном с иммунотерапией, после лечения ингибиторами иммунных контрольных точек (ICI). Их результаты указывают на возможные стратегии лечения этого побочного эффекта, который непропорционально сильно влияет на пациенток женского пола.
Исследование, опубликованное сегодня в журнале Science Translational Medicine, демонстрирует, как спасительное лечение ICI снижает уровень эстрогена и важных белков, защищающих сердце, что иногда приводит к сердечно-сосудистым осложнениям. Результаты предполагают несколько подходов к лечению, включая гормональную терапию, которые могли бы воздействовать на этот эндокринно-сердечноиммунный путь, не влияя на реакцию на лечение. "Ингибиторы иммунных контрольных точек могут спасти жизнь многим пациентам, но увеличение дозы или сочетание с другими методами лечения также увеличивает риск развития миокардита, особенно у женщин", - сказал соавтор исследования Люцин Ян, доктор философии, доцент кафедры молекулярной и клеточной онкологии. "Благодаря этому исследованию мы теперь понимаем механизмы, лежащие в основе этого, и мы нашли несколько потенциальных способов снизить этот риск без ущерба для противоопухолевых эффектов лечения". Ингибиторы иммунных контрольных точек приводят к длительному противоопухолевому ответу у многих пациентов, но они связаны с повышенным риском сердечно-сосудистой токсичности, вызванной иммунными клетками, которые проникают в ткань сердца. Хотя это происходит лишь примерно у 1% пациентов, эти побочные эффекты могут значительно увеличить уровень смертности у женщин. Чтобы лучше понять механизмы, лежащие в основе этих гендерных различий, Янг работал с соавторами Чунру Лин, доктором медицинских наук, адъюнкт-профессором молекулярной и клеточной онкологии в MD Anderson, и Джавидом Мослехи, доктором медицинских наук, адъюнкт-профессором кардиоонкологии и иммунологии в Центре сердца и сосудов Калифорнийского университета. Исследователи доктора медицины Андерсона сотрудничали с Мослехи и его командой в Калифорнийском университете в Лос-Анджелесе для разработки лабораторных моделей меланомы, рака молочной железы и колоректального рака для изучения миокардита, связанного с ICI. Лечение обычно используемыми ICIS (антитела против PD-1 и против CTLA-4) подавляло рост опухоли, но также увеличивало инфильтрацию иммунных клеток, особенно в женских сердцах, вызывая электрокардиографические нарушения и систолическую дисфункцию, связанную с миокардитом. Изучая эти модели, команда обнаружила, что лечение ICI снижает экспрессию генов Manf и Hspa5 в ткани сердца, особенно у женщин. Аналогичным образом, модели, в которых отсутствовали гены иммунной контрольной точки Ctla4 и Pdcd1, также имели выраженное увеличение инфильтрирующих сердце иммунных клеток и более низкую экспрессию Manf и Hspa5. Дальнейшее исследование выявило ту же картину у пациентов с миокардитом, ассоциированным с ICI, где белки MANF и HSPA5 были снижены, а иммунные клетки были повышены по сравнению со здоровыми донорами. Эти результаты свидетельствуют о том, что MANF и HSPA5 участвуют в регулировании взаимодействий между сердечно-сосудистой и иммунной системами. Инфузии рекомбинантных белков MANF и HSPA5 обратили эти эффекты вспять, улучшив сердечную функцию, не влияя на противоопухолевый ответ после ОКИ, что подчеркивает это как возможную терапевтическую стратегию. "Половые различия, наблюдаемые в обеих моделях мышей с ICI-миокардитом, особенно интригуют, потому что при миокардите без ICI (вирусном или аутоиммунном) в общей популяции мужской пол считается фактором риска и определяет более тяжелое течение", - сказал Мослехи. "Если такое различие между противоположным полом при ИКИ-миокардите верно, это предполагает возможное взаимодействие иммунных контрольных точек и половых гормонов". Действительно, исследователи отметили, что концентрация эстрогена в сыворотке крови была значительно снижена как у мужчин, так и у женщин через две недели после лечения ICI, наряду со снижением уровня Manf и Hspa5. Использование агониста β рецептора эстрогена (ERβ) для увеличения эстрогензависимой экспрессии Manf и Hspa5 приводило к уменьшению размеров опухоли и уменьшению количества инфильтрирующих сердце иммунных клеток после лечения ICI. И наоборот, терапия андрогенной депривацией увеличивала экспрессию этих белков и оказалась успешной на лабораторных моделях в качестве альтернативной стратегии уменьшения миокардита. "Основываясь на этих результатах, мы можем представить себе несколько потенциальных стратегий лечения. Например, мы можем рассмотреть возможность мониторинга уровня эстрогена у пациентов после лечения ICI и потенциального введения им рекомбинантных белков MANF и HSPA5, чтобы восстановить их уровни и улучшить результаты", - сказал Лин. "Аналогичным образом, нацеливание с помощью агониста ERβ для увеличения экспрессии Manf и Hspa5 или блокирование андрогенов для достижения того же результата может снизить риск побочных эффектов, позволяя нам адаптировать эти стратегии к индивидуальным потребностям пациентов, чтобы мы могли оптимизировать использование иммунотерапии и минимизировать сердечную токсичность". Хотя это доклиническое исследование, авторы планируют клинические испытания для оценки этих подходов с использованием препаратов, уже одобренных Федеральным управлением по контролю за продуктами и лекарствами (FDA). | |
| Просмотров: 324 | |